Sabe aquele “nheco-nheco” ou a sensação de rigidez ao levantar da cadeira após um longo tempo sentado? A artrose de joelho, ou gonartrose, é muito mais do que um simples sinal da idade; é uma condição degenerativa que afeta a cartilagem e altera toda a mecânica da perna. Embora o desgaste seja um processo natural, a forma como ele evolui e o impacto que causa na sua mobilidade dependem diretamente de como a patologia é gerenciada desde os primeiros sinais.
A patologia da artrose envolve a degradação progressiva da cartilagem articular, o tecido liso que reveste as extremidades dos ossos e permite que eles deslizem sem atrito. Sem essa proteção, o fêmur e a tíbia começam a entrar em contato direto, gerando um processo inflamatório crônico. O corpo, na tentativa de estabilizar a articulação “frouxa”, produz crescimentos ósseos nas bordas, conhecidos como osteófitos (os famosos bicos de papagaio), que limitam ainda mais o movimento.
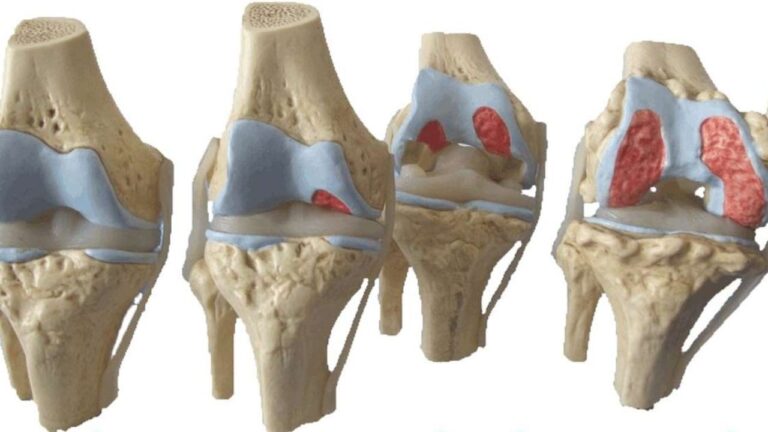
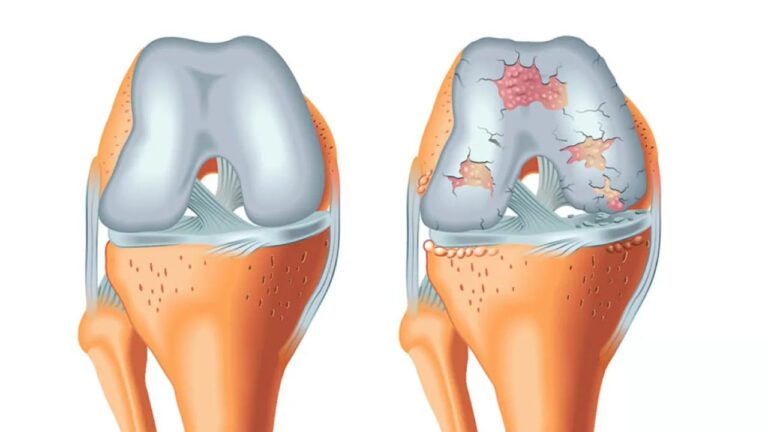
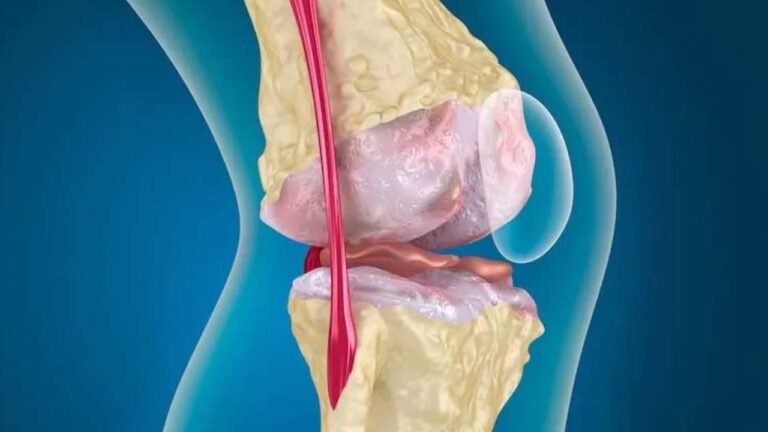
Os sintomas costumam aparecer de forma insidiosa. No início, a dor surge apenas após grandes esforços, mas com o tempo passa a incomodar em atividades simples, como caminhar ou descer escadas. Além da dor, é comum notar o joelho “inchado” (derrame articular), calor local e uma perda progressiva da flexibilidade. Em estágios avançados, o paciente pode perceber um estalo audível ou até mesmo uma alteração no alinhamento das pernas, que podem ficar arqueadas ou voltadas para dentro.
O diagnóstico é essencialmente clínico e radiográfico. O ortopedista avalia o histórico de dor e realiza testes de mobilidade no consultório. O raio-X simples, feito com o paciente em pé (com carga), é a ferramenta mais eficaz para observar a diminuição do espaço entre os ossos, indicando o grau de perda da cartilagem. Em casos específicos, a ressonância magnética pode ser solicitada para avaliar lesões associadas nos meniscos ou ligamentos que possam estar acelerando o quadro.
O tratamento inicial é focado em “preservar o que resta” e aliviar os sintomas sem recorrer ao bisturi. O tripé do sucesso conservador envolve o controle do peso (para reduzir a carga sobre a articulação), o uso de medicamentos condroprotetores ou anti-inflamatórios e, indispensavelmente, a fisioterapia. Exercícios de baixo impacto e fortalecimento muscular, especialmente do quadríceps, ajudam a estabilizar o joelho e absorver o impacto que antes ia direto para a cartilagem lesionada.
Para casos mais severos, onde a dor impede o sono ou a caminhada curta, a medicina oferece opções avançadas como a viscossuplementação (injeção de ácido hialurônico para lubrificar o joelho) ou, em última instância, a cirurgia de prótese (artroplastia). A prótese substitui as superfícies desgastadas por componentes de metal e polietileno, devolvendo o alinhamento e a capacidade de andar sem dor. O segredo é não esperar o joelho “travar” para buscar ajuda; quanto antes o tratamento começa, maior é a chance de manter sua independência.
SGAS II 610 Centro Médico Lúcio Costa Sala 07 - Asa Sul, Brasília - DF, 70200-700